Современная фармакотерапия воспаления лимфоидной ткани глоточного кольца
С.В. Рязанцев1, С.А. Артюшкин2, Н.В. Еремина2, Г.С. Мальцева1, С.Б. Безшапочный3
1 ФГБУ «Санкт-Петербургский научно-исследовательский институт уха, горла, носа и речи», г. Санкт-Петербург, Россия
2 ФГБОУ ВО «Северо-Западный государственный медицинский университет им. И.И. Мечникова», г. Санкт-Петербург, Россия
3 ВГУЗ Украины «Украинская медицинская стоматологическая академия», г. Полтава, Украина
В статье обсуждается проблема фармакотерапии воспаления структур лимфоидного глоточного кольца – острого и хронического воспаления небных миндалин, хронического воспаления глоточной миндалины, в том числе возможность использования препаратов с направленным органотропным действием. Приводятся данные о практической эффективности и безопасности препаратов Тонзилотрен и Циннабсин, в том числе в виде комбинации (T&C терапия) на основе данных отечественной и зарубежной литературы.
Проблема инфекционно-воспалительной патологии лимфоидного глоточного кольца (ЛГК) продолжает оставаться чрезвычайно актуальной. Расположение делает его форпостом организма в постоянной борьбе с многочисленными потенциальными возбудителями. Клеточный состав миндалин – основных структурных образований глоточного кольца, а также их строение являются основой для практически непрерывных иммунных реакций, протекающих зачастую с компонентом «физиологического» воспаления. Данная ситуация является особенно острой в детском возрасте, однако сохраняет значимость и на всем протяжении жизни человека. Анатомическая и функциональная близость определяет направление и частоту развития осложнений в рядом расположенных органах – околоносовых пазухах, полости среднего уха. С учетом того, что глоточное кольцо и его структуры функционально связаны практически со всеми внутренними органами и регуляторными системами организма, проблема воспалительной патологии ЛГК лежит в круге профессиональной деятельности и научных интересов специалистов различного профиля.
Острый тонзиллит (тонзиллофарингит) характеризуется развитием воспаления в лимфатических образованиях ротоглотки (небные миндалины, лимфоидные фолликулы задней стенки глотки) с сопутствующим поражением слизистой оболочки ротоглотки. Поводом обращения пациентов за медицинской помощью является боль в горле. В зависимости от возбудителя (наиболее часто – вирусы «респираторной» группы, до 5–20% – бактериальные возбудители, среди которых доминируют бета-гемолитические стрептококки группы А, атипичные возбудители) в клинической картине, кроме боли и синдрома интоксикации, могут отмечаться гиперемия и отек небных миндалин и дужек, задней стенки глотки, налеты на небных миндалинах, реже на слизистой оболочке других структур глотки, увеличение и болезненность шейных лимфатических узлов, энантема петехиального характера на слизистой оболочке мягкого неба и язычка. По совокупности результатов экспресс-диагностики и оценки клинических нюансов следует дифференцировать бактериальную (стрептококковую) и вирусную этиологию тонзиллофарингита. О бактериальном происхождении воспаления будут свидетельствовать более высокий уровень повышения температуры тела, выраженный интоксикационный синдром, налеты на миндалинах и резко выраженный региональный лимфаденит. Наличие других катаральных респираторных симптомов при меньшем страдании общего состояния повышает вероятность вирусной этиологии.
Хронический тонзиллит (ХТ) характеризуется развитием выраженных и стойких изменений в самих небных миндалинах и в окружающих их структурах (рубцовые изменения миндалин, гнойно-казеозное отделяемое, гиперемия и утолщение краев передних небных дужек, спаянность небных дужек с миндалинами, реакция со стороны регионарных лимфатических узлов), а также постепенным формированием особой системной реакции, развивающейся в условиях подавления и извращения защитно-компенсаторных механизмов. В патогенезе ХТ значительную роль играет формирование микрофлорой биопленок, характеризующихся не только повышенной устойчивостью к различным антисептическим и антимикробным препаратам, способностью синтезировать многообразные факторы антибиотикорезистентности, но и способностью оказывать угнетающее влияние на регуляторные системы макроорганизма с помощью различных молекул коммуникации. Кроме того, согласно недавно полученным данным, некоторые бактериальные возбудители способны к внутриклеточной персистенции в эпителии небных миндалин, что делает их еще менее доступными для лечения. Набор симптомов и жалоб, которые характеризуют пациентов с ХТ, чаще всего представлен неспецифическими: неприятные ощущения в глотке, неприятный запах изо рта, образование и отхождение казеозных пробок, эпизодические незначительные подъемы температуры тела, повышенная утомляемость, снижение работоспособности, периодические обострения в виде ангин. Для диагностики ХТ необходимы внимательный анализ анамнестических данных и выявление местных признаков (см. выше), дополняемые результатами лабораторных исследований (определение микрофлоры на поверхности небных миндалин, клинический анализ крови, ревматологические пробы).
Существующие классификации так или иначе выделяют состояния относительной компенсации (компенсированная форма ХТ по И.Б. Солдатову и простая форма – согласно классификации Б.С. Преображенского и В.Т. Пальчуна) и декомпенсированные формы (собственно, декомпенсированная форма по классификации И.Б. Солдатского и токсико-аллергическая форма 1-й и 2-й степеней по Б.С. Преображенскому и В.Т. Пальчуну). Стратегия терапии пациентов с компенсированным течением ХТ предусматривает наблюдение врачом и проведение курсов консервативного/противорецидивного лечения, желательно 2 раза в год, которое включает промывание лакун миндалин лекарственными растворами, лечение на аппарате «Тонзиллор», общеукрепляющую терапию (адаптогены, антиоксиданты), иммунотропные препараты, бактериальные лизаты, фитопрепараты, гомеопатические средства, физио- и курортолечение, а также некоторые другие мероприятия. Обязательным является санация регионарных очагов инфекции. При лечении декомпенсированных форм также следует стремиться к достижению результатов от консервативных методик, а в случае их неэффективности или при наличии показаний (частые рецидивы тонзиллита1; выраженная декомпенсация ХТ на фоне неэффективного проведения 2–3 курсов консервативной терапии; ХТ с токсико-аллергическими явлениями, повышающими риск развития сердечно-сосудистых и/или почечных осложнений, а также уже развившиеся заболевания инфекционно-токсикоаллергической природы; синдром апноэ во сне, нарушение глотания и дыхания вследствие увеличения размеров небных миндалин; гнойные осложнения: интра- или паратонзиллярный абсцесс, парафарингеальная флегмона) приходится прибегать к хирургическим методам лечения.
1 7 документированных обострений в течение года, либо по 5 обострений в год в течение 2 лет, либо по 3 обострения в год в течение 3 лет.
Примерно половина всех случаев хронических заболеваний ЛГК представлена патологией глоточной миндалины в виде гипертрофии аденоидных вегетаций и сформировавшегося хронического аденоидита (ХА). Как и другие структуры ЛГК, аденоиды в детском возрасте функционируют в условиях состояния, близкого к воспалению. При этом, с одной стороны, напряженность данного процесса и, как следствие, структура и размеры самой миндалины имеют зависимость от возраста, достигая своего физиологического пика к 5-ти годам. С другой стороны, обращает на себя внимание устойчивый рост частоты выявления гипертрофии аденоидов в детском возрасте в целом: за последние 30 лет зарегистрированная частота увеличилась в 1,5–2 раза.
Хронический аденоидит (ХА) занимает лидирующие позиции в структуре оториноларингологической заболеваемости у детей в возрасте до 10-ти лет. По данным ежегодных медицинских отчетов, доля детей с хронической патологией ЛГК в структуре пациентов, состоящих на диспансерном учете, составляет 20–73,6%. Диапазон распространенности заболеваний ЛГК среди детей зависит от климато-географических условий региона проживания. Однако вне зависимости от экзогенных факторов окружающей среды показатель распространенности ХА в группе часто болеющих детей стабильно в 2 раза выше. Воспалительный процесс в риносинусотубарной области и в носоглотке, в том числе и в тканях глоточной миндалины развивается на фоне и сохраняется после перенесенной ОРИ. Согласно данным патофизиологии, при прочих равных условиях острый воспалительный процесс даже после того, как его клинические проявления становятся неразличимыми, не менее 30 дней. В ряде случаев на фоне провоцирующих (прежде всего суперинфекция), а также предрасполагающих факторов (генетические особенности, аллергическое воспаление, неблагоприятные экологические воздействия и др.) воспаление, не успевая завершиться через стадию репарации, генерализуется или приобретает хроническое течение. Особенно это характерно для детей, склонных к частым повторным ОРИ, когда в течение года ребенок переносит от 8-ми до 12-ти эпизодов воспаления. В этиологии ХА выделяют значительную роль персистенции вирусов и бактериальных возбудителей, которые, так же как и на поверхности других миндалин, зачастую существуют в виде сообществ, формирующих биопленки с широко представленным явлением бактериальной интерференции.
Таким образом, инфекционно-воспалительная патология лимфоидной ткани глоточного кольца, ярко демонстрируя особенность инфекционных процессов в целом, является сложным процессом взаимодействия возбудителя инфекции и макроорганизма. Главенствующую этиологическую роль в воспалительных заболеваниях глоточного кольца играют различные возбудители инфекций (прежде всего вирусы и их ассоциация с бактериями), которых можно уподобить «семенам». При этом становится наглядной чрезвычайно важная роль «почвы» данной патологии – не просто защитно-приспособительные реакции организма на инфицирование, а комплекс иммуно-воспалительных реакций, протекающих сонаправленно между собой (реакции, напрямую реализующие функцию органа, и реакции, сопровождающие инфекционное воспаление). Наиболее ярко данная особенность проявляется при острой патологии. При формировании хронического характера воспаления значимость «почвы» начинает доминировать над инфекционной составляющей. Важная физиологическая роль миндалин ЛГК в создании иммунного барьера слизистых оболочек и регуляции его функции оправдывает органосохраняющую тактику лечения тонзиллярной патологии в детском возрасте. Данные закономерности необходимо учитывать, рассматривая подходы к терапии воспалительной патологии лимфоидной ткани и структур глоточного кольца.
Консервативное лечение хронической воспалительной патологии лимфоидной ткани глоточного кольца является комплексным, включает общие рекомендации по построению рационального режима дня, сбалансированного витаминизированного питания, регулярных физических упражнений, а также назначения лекарственных средств общего и местного действия с целью повышения естественной резистентности организма, гипосенсибилизирующих, иммунокоррегирующих препаратов, методов рефлекторного воздействия. Важным условием эффективности консервативного лечения является восстановление самоочищающей, дренажной функции миндалин. В качестве базисного препарата для комплексного лечения воспаления структур ЛГК используется специально разработанный препарат направленного действия Тонзилотрен® (регистрационный № 012166/01, DHU, Германия). Основной особенностью Тонзилотрена является то, что в его состав включены компоненты, обладающие максимальной тропностью к лимфоидной ткани миндалин. Каждый компонент оказывает свое направленное действие на патологически измененные органы ЛГК (противовоспалительное, противоотечное. болеутоляющее, активация репарационных процессов). В результате, благодаря синергии, в органе-мишени воссоздается максимально выраженный терапевтический эффект.
Фармакологическое действие Тонзилотрена было изучено в экспериментальных исследованиях, в частности, на модели индуцированного отека. Исследователями было отмечено, что толщина отека в группе крыс, получавших Тонзилотрен, оказалась существенно меньше, чем в группе плацебо. Также в результате применения Тонзилотрена отмечалось существенное повышение локальной гиперемии и температуры в области индуцированного отека, что обусловлено повышением уровня микроциркуляции крови. Исследователи пришли к выводу, что наряду с уменьшением сосудистой проницаемости, Тонзилотрен положительно влияет на репарацию тканей за счет усиления местного кровообращения. Параллельно с положительными местными изменениями в группе экспериментальных животных, получавшей Тонзилотрен, выявлено предотвращение повышения числа лейкоцитов и моноцитов, а также меньший уровень интерлейкина-1, чем в группе плацебо. Таким образом, было показано, что противовоспалительный эффект Тонзилотрена реализуется как на клеточном, так и молекулярном уровне.
Эффективность Тонзилотрена подтверждена результатами множества клинических исследований. Например, в условиях двойного слепого плацебо-контролируемого исследования с выборкой 158 участников в возрасте от 6-ти до 10-ти лет была показана эффективность препарата при лечении острого тонзиллофарингита. Эффект терапии, оценивавшийся на 4-й день лечения, базировался на выраженности следующих симптомов: затруднение глотания, боль в горле, гиперсаливация, лихорадка и местные изменения (гиперемия слизистой оболочки). На 4-й день терапии улучшение самочувствия отметили 92,4% детей основной и 43,1% детей контрольной групп. Все пациенты, использовавшие Тонзилотрен, оценили его переносимость как «хорошую» и «очень хорошую».
В 2009–2010 гг. проводилось исследование влияния Тонзилотрена на количество обострений ХТ и безопасность его применения. Под наблюдением находились 68 пациентов с диагнозом ХТ, компенсированная форма, в возрасте от 17-ти до 32-х лет. Всем пациентам проводили промывание лакун миндалин растворами антисептиков и был назначен Тонзилотрен по стандартной схеме. В течение 6-ти месяцев повторных ангин не было отмечено у 97% пациентов.
Согласно данным международного многоцентрового рандомизированного контролируемого клинического исследования, проведенного в 2013–2015 гг. с участием 256 пациентов в возрасте от 6-ти до 60-ти лет, страдающих рецидивирующим тонзиллитом, прием Тонзилотрена в дополнение к стандартному лечению обеспечивал значительное и статистически значимое снижение риска развития рецидива заболевания (отношение рисков: 0,45, пропорциональная модель средних значений, р=0,0002) в сравнении с контрольной группой. Кроме того, среди пациентов, у которых отмечались явления ХТ, значительно сокращалась выраженность основных симптомов заболевания (р<0,0001), а также потребность в применении антибиотиков при лечении острого тонзиллита уменьшилась (р=0,0008).
Тонзилотрен зарекомендовал себя как эффективный препарат в комплексной терапии детей с признаками ХТ на фоне гипертрофии небных миндалин в педиатрической практике. В открытом клиническом исследовании участвовали 120 детей (возраст 4–10 лет), которым проводили курс лечения: Тонзилотрен по стандартной схеме, физиотерапия и полоскание горла раствором Хлорофиллипта. К концу курса лечения у всех детей наблюдалось уменьшение размеров небных миндалин до 25–25%, повышение усидчивости, работоспособности и нормализация сна.
В ходе простого слепого сравнительного клинического исследования, в которое были включены 30 участников в возрасте от 3-х до 10-ти лет, чьи представители выразили письменное согласие на участие их детей в данном исследовании, оценивали клиническую эффективность терапии хронического воспаления глоточной миндалины. Всем участникам проводили базисную терапию в виде интраназального применения препаратов серебра по схеме на фоне ирригации по Proetz. В одной группе дополнительно проводили терапию Тонзилотреном по стандартной схеме, в группе сравнения – маскированными таблетками, не содержавшими действующего вещества. Курсовое лечение составило 3 недели в обеих группах. В качестве оцениваемых параметров использовали результаты клинико-инструментального обследовании (эндоскопия), бактериологического, цитоморфологического, биохимического исследования, оцениваемые трехкратно (до лечения, после завершения курса терапии и катамнестически через 6 месяцев). Согласно проведенному анализу объективных данных, под влиянием Тонзилотрена клиническое улучшение регистрировали в 2,6 раза чаще, чем в группе сравнения (80% против 31% соответственно), выздоровления удалось достигнуть только в группе детей, получавших в составе комплексной терапии Тонзилотрен (14% против и 0%). Также было выявлено, что Тонзилотрен положительно влияет на активность ферментов антиоксидантной защиты – глютатион-S-трасферазы (р<0,05), глютатионпероксидазы (р<0,05), что приводит к значимому снижению активности процессов перекисного оксисления (уровень малонового диальдегида снизился, р=0,003). Традиционная терапия ХА существенно не улучшает активность ферментов антиоксидантной защиты, напротив, показатель глютатионпероксидазы снизился (р=0,018). Таким образом, препарат Тонзилотрен способен ликвидировать процессы свободнорадикального повреждения клеток (эритроцитов как естественной модели для исследования функциональных свойств любых биомембран). Авторы исследования делают вывод о перспективности и целесообразности применения Тонзилотрена в составе лечебных и реабилитационных схем ведения детей с ХА.
С учетом понятия «единый дыхательный путь» (united airways) становится очевидно, что в воспалительный процесс вирусной, бактериальной или аллергической этиологии практически одновременно вовлекаются слизистая оболочка и лимфоидная ткань полостей носа, околоносовых пазух, среднего уха и носоглотки. Поскольку среди наиболее частых осложнений течения ХА на первых местах находятся очаги воспаления в близлежащих областях – отиты и синуситы, видится обоснованным введение в схему терапии хронической воспалительной патологии глоточной миндалины препарата Циннабсин® (регистрационный № 013317/01, DHU, Германия). Мишенями для органотропного действия препарата являются слизистые оболочки носовой полости и околоносовых пазух. Циннабсин оказывает комплексное противоотечное, противовоспалительное действие, разжижает слизь без стимуляции дополнительной ее продукции, что способствует восстановлению дренажа органов-мишеней. Еще одной очень важной особенностью является то, что Циннабсин восстанавливает мукоцилиарный транспорт, нормализует состояние и функции эпителия слизистой носоглотки и околоносовых пазух.
В рамках научной работы было проведено проспективное открытое клиническое сравнительное исследование в параллельных группах с целью оценить терапевтическую результативность применения в составе терапевтической схемы лечения хронического воспаления глоточной миндалины у детей комбинации Тонзилотрена и Циннабсина (T&C терапия). Согласно разработанным критериям в исследование включали участников в возрасте от 3-х до 12-ти лет, чьи представители продемонстрировали письменное согласие на участие в данном проекте. Кроме того, критериями включения являлось наличие хотя бы 2-х из совокупности наиболее типичных для ХА субъективных симптомов: постоянное или периодическое затруднение носового дыхания, насморк и кашель, а также наличие не менее 2-х объективных признаков: слизистые и/или слизисто-гнойные выделения в носоглотку, отек носовых раковин и увеличение лимфатических узлов шейной группы.
Сообразно с целями и задачами исследования все участники методом простой рандомизации были распределены в 3 группы. Участники всех групп получали противовоспалительную терапию препаратами серебра на фоне проведения назальной ирригационной методики по Proetz продолжительностью 14 дней. Препараты на основе серебра в концентрации 2% в форме назальных капель вводили в разовой дозе 2–5 капель (в зависимости от возраста) 3 раза в день в положении лежа на спине с резко запрокинутой головой. Ирригационная терапия проводилась растворами на основе стерильной морской воды. Дополнительно пациенты из 1-й группы в составе терапии осуществляли прием Тонзилотрена по схеме: 1–2-е сутки – по 1 таблетке на прием – 8 раз в период бодрствования, затем еще на протяжении 4-х недели по 1 таблетке – 3 раза в день. Пациенты 2-й группы в дополнение к описанной терапии получали Циннабсин в разовой дозе – 1 таблетка. Суточная доза
для первых 2-х дней приема составила 6–8 раз в сутки (в зависимости от возраста) в течение 2-х дней, а затем по 0,5–1 таблетке (в зависимости от возраста) 3 раза в день – 28 дней. Пациенты 3-й группы не получали Тонзилотрен (или схему T&C терапии), находясь только под воздействием противовоспалительной базисной терапии. В ходе исследования клиническое, эндоскопическое и другие методы обследования проводились трижды: визит 1 – на этапе включения в исследование, визит 2 – на 14±1 день и визит 3 – на 30±1 день наблюдения. На визитах регистрировали выраженность эндоскопических признаков (отек слизистой оболочки носовой полости, размеры глоточной миндалины, расположение ее по отношению к хоанам и соустьям слуховых труб, наличие патологического отделяемого) и жалоб (затруднение носового дыхания, выделения из носа и носоглотки, ночной храп). Оценка выраженности проводилась с помощью 4-балльной (воспаление и субъективные признаки/жалобы) и 3-балльной шкалы (все остальное).
Состав каждой группы одинаковой численности (по 30 участников) был сопоставим по основным параметрам. По данным оценки, сделанной на визите 1 (до лечения), у детей всех групп наблюдались выраженные симптомы воспалительного процесса со стороны носоглотки и полости носа, которые существенно влияли на дневную активность и ночной сон (суммарно более 15 баллов). При эндоскопическом осмотре у большинства детей наблюдались признаки аденоидита с гипертрофией глоточной миндалины 2–3-й степени. У некоторых пациентов диагностировали явления тубарной дисфункции.
Таблица. Степень изменения средних показателей выраженности клинических симптомов и эндоскопических признаков ХА в процессе лечения
| Группы пациентов | Клинические симптомы | Эндоскопические признаки | ||
| 14 день | 30 день | 14 день | 30 день | |
| 1-я группа | 1,8* | 4,3** | 1,5 | 3,9** |
| 2-я группа | 2,4* | 10,9*** | 1,8* | 7,0*** |
| 3-я группа | 1,2 | 1,6 | 1,2 | 1,2 |
Примечание: межгрупповые различия статистически значимы: * – p<0,05; ** – p<0,01; *** – p<0,001
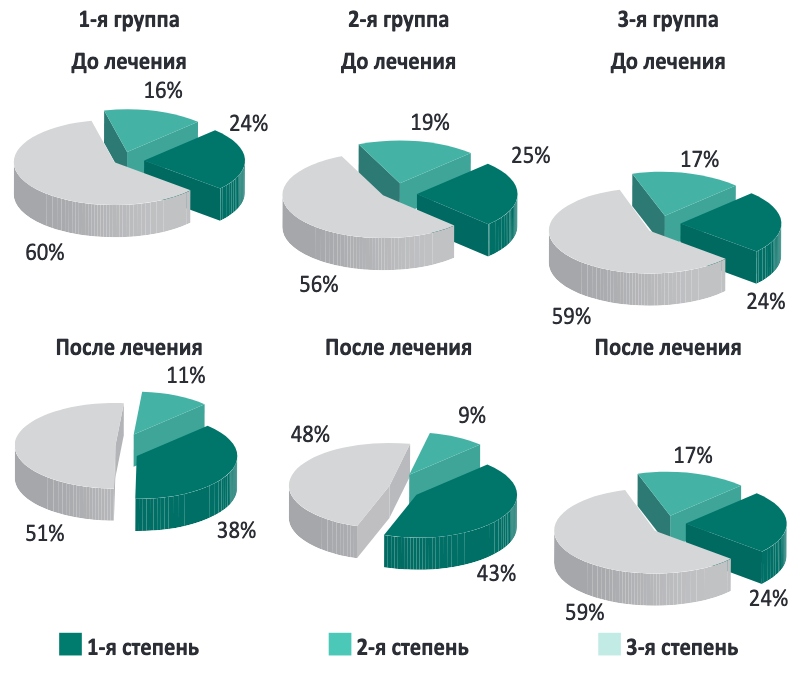
Для того, чтобы оценить результативность применения оцениваемых схем, рассчитывали степень изменения средних показателей выраженности перечисленных выше параметров (таблица). Как видно из приведенных данных, первые 14 дней терапии привели к улучшению как в отношении выраженности симптомов, так и эндоскопических данных, при этом динамика в 1-й и 2-й значимо превосходила наблюдавшуюся в 3-й группе. Наибольшие преимущества в улучшении течения ХА наблюдали в группе детей, которым базисное противовоспалительное воздействие проводили на фоне применения T&C терапии.
Наибольшую долю детей, у которых наблюдалась нормализация размеров глоточной миндалины по данным эндоскопии, регистрировали в группе принимавших Тонзилотрен + Циннабсин (T&C терапия) в составе комбинированного лечения (рисунок). Более быструю и выраженную положительную динамику во 2-й группе можно объяснить наличием у Тонзилотрена и Циннабсина высокой тропности к тканям и органам-мишеням (лимфоидная ткань рото- и носоглотки для Тонзилотрена и эпителий слизистой носоглотки для Циннабсина).
Рисунок. Влияние различных видов терапии на изменение размеров глоточной миндалины
Очевидно, комплекс эффектов каждого из препаратов дополняет лечебное действие другого, фокусируясь в области реализации хронического воспаления аденоидной ткани. Глоточная миндалина достаточно труднодоступна для проведения топической терапии. T&C терапия, обеспечивая комплексное системное действие, позволяет оказывать противовоспалительное действие в более полном объеме по сравнению с местной противовоспалительной терапией, при этом обеспечивая такую же высокую «прицельность» осуществляемых фармакотерапевтических воздействий, что и обеспечивается при применении местной топической терапии. В связи с тем, что оба препарата, применяемых в T&C терапии (Тонзилотрен и Циннабсин), обладают благоприятными профилями безопасности, использование T&C особенно перспективно для проведения консервативной терапии хронического воспаления лимфоидной ткани глоточного кольца, включая глоточную миндалину, что может способствовать реализации щадящий стратегии лечения данной патологии у детей.
Автор заявляет об отсутствии возможных конфликтов интересов.
- Свистушкин В.М., Никифорова Г.Н., Топоркова Л.А. Место современных препаратов с направленным действием в лечении пациентов с тонзиллярной патологией. Медицинский совет. 2018;8:36–40.
- Пальчун В.Т. Оториноларингология: национальное руководство. М.: ГЭОТАР-Медиа, 2016. 1024 с.
- Карнеева О.В., Дайхес Н.А., Поляков Д.П. Протоколы диагностики и лечения острых тонзиллофарингитов. РМЖ. 2015;6:307–11.
- Острый тонзиллофарингит. КР306. Клинические рекомендации. Национальная медицинская ассоциация оториноларингологов. 2016, 24 с.
- Крюков А.И., Ивойлов А.Ю., Кулагина М.И. Острый тонзиллит у детей: диагностика, прогностическое значение, современное лечение. Медицинский совет. 2015;3:56–9.
- Плужников М.С., Лавренова Г.В., Левин М.Я., Назаров П.Г., Никитин К.А. Хронический тонзиллит: клиника и иммунологические аспекты. СПб.: Диалог, 2010. 224 с.
- Мальцева Г.С. Современные этиологические, патогенетические и клинические основы диагностики и лечения хронического тонзиллита: диссертация ... д-ра мед. наук. Санкт-Петербург, 2008. 201 с.
- Рязанцев С.В., Еремина Н.В., Щербань К.Ю. Современные методы лечения хронического тонзиллита. Медицинский совет. 2017;19:68–72.
- Bochner R.E., Gangar M., Belamarich P.F. A clinical approach to tonsillitis, tonsillar hypertrophy, and peritonsillar and retropharyngeal abscesses. Pediatrics in Review. 2017;38(2):81–92.
- Гаращенко Т.И., Яблонева В.Н. Оценка эффективности применения суспензии лизатов бактерий в профилактике и лечении хронических аденоидитов у детей. Вопросы современной педиатрии. 2010;9(2):109–12.
- Щетинин С.А, Зырянова К.С. Патология глоточной миндалины – современное состояние вопроса, проблемы и возможные пути решения. Вестник Челябинской областной клинической больницы. 2012;4:26–8.
- Тулупов Д.А., Карпова Е.П. О роли бактериальной микрофлоры в этиологии хронического аденоидита у детей. Вопросы современной педиатрии. 2014;13(1):172–5.
- Терскова Н. В. Хронический аденоидит. Сибирское медицинское обозрение. 2015;4: 85–92.
- Тарасова Г.Д. Аденоиды: причина, следствие или? РМЖ. 2016;6:391–4.
- Brandtzaeg. P. Immunology of tonsils and adenoids: everything the ENT surgeon needs to know. Int. J. Pediatr. Otorhinolaryngol. 2003;67(1):69–76.
- Гизингер О.А., Коркмазов М.Ю., Щетинин С.А. Анализ факторов антимикробной защиты глоточной миндалины у детей с хроническим аденоидитом. Педиатрический вестник Южного Урала. 2017;1:29–36.
- Русецкий Ю.Ю., Латышева Е.Н., Спиранская О.А., Пашкова А.Е., Малявина У.С. Иммунологические последствия и риски аденотомии. Вестник оториноларингологии. 2018;83(2):73–6.
- Русецкий Ю.Ю., Лопатин А.С., Чернышенко И.О., Седых Т.К. Эволюция аденотомии (обзор литературы). Вестник оториноларингологии. 2013;4:23– 6.
- Мельников О.Ф., Тимченко С.В., Фараон И.В., Бредун А.Ю. Исследование противовоспалительных свойств тонзилотрена в эксперименте. Журнал вушних, носових і горлових хвороб. 2008;6:37–41.
- Friese K.H., Timen G.E., Zabalotnyi D.I. Homeopathy in children with nonstreptococcal tonsillitis. Study proves efficacy and tolerability of a homeopathic combination medicine. Der Kassenarzt. 2006;6:402.
- Абдрахманова Г.М. Опыт комплексного профилактического лечения тонзиллита на амбулаторно-поликлиническом этапе. Клиническая медицина Казахстана. 2011;3,4(22,23):369–70.
- Palm J, Kishchuk V, Keller T et al. Tonsilotren in chronic tonsillitis: Results of a randomised, international, controlled clinical trial. Eur. J. Integrat. Med. 2016;8S:37.
- Подпорина Л.А., Песчаный В.А. и др. Новые возможности терапии детей с гипертрофией небных миндалин и проявлениями синдрома вегетативной дистонии в условиях поликлиники. Материалы научно-практической конференции «Актуальные вопросы педиатрии, неонатологии и детской хирургии». Краснодар, 2016:168–71.
- Терскова Н.В., Боброва С.В., Мельников М.Н., Титова Н.М. Биохимические основы патологического процесса при хроническом аденоидите у детей и динамика на фоне терапевтической коррекции. Научно-практический журнал Российского общества ринологов «Российская ринология». 2006;4:12–7.
- Giavina-Bianchi P., Aun M.V., Takejima P., Kalil J., Agondi R.C. United airway disease: current perspectives. J. Asthma Allergy. 2016;9:93–100.
- Friese K.Н., Zabalotnyi D.I. Homeopathy in acute rhinosinusitis: a double-blind, placebo controlled study shows the efficiency and tolerability of a homeopathic combination remedy. HNO. 2007;55:271–7.
- Богомильский М.Р., Гаращенко Т.И., Балясинская Г.Л. и др. Циннабсин в комплексном лечении синуситов у детей. Актуальные вопросы оториноларингологии детского возраста и фармакотерапии болезней ЛОР-органов, Москва, РГМУ, Сборник научных трудов, 2001:292–6.
- Безшапошный С.Б. и др. Применение Циннабсина для лечения пациентов с риносинуситом. Ринология. 2006;2:24–9.
По всем вопросам обращаться ООО «Альпен Фарма».
Юридический адрес: 105082, г. Москва, ул. Фридриха Энгельса, д. 75, стр. 10, этаж 3, каб. 2.
Официальный сайт компании: alpenpharma.ru.
Телефон: +7 (495) 609-65-72, info.russia@alpenpharma.ru
диагностика